تُعد البهاق من الحالات الجلدية التي تؤثر على الكثير من الأشخاص حول العالم، مما يجعل فهم أسبابها وعلاجاتها أمرًا ضروريًا. فهل تعاني من هذه المشكلة الصحية المزعجة؟ هل ترغب في معرفة المزيد عن أعراضها وكيفية التعامل معها بشكل فعال؟ إذا كانت إجابتك بنعم، فأنت في المكان الصحيح.
سوف تقدم هذه التدوينة كافة المعلومات التي تحتاج إليها حول البهاق. ستتعرف على العوامل المسببة لهذا المرض، وستكتشف الأعراض التي قد تظهر على جلدك، بالإضافة إلى استعراض شامل للعلاجات المتاحة والتقنيات الحديثة التي قد تساعدك في التغلب على هذه التحديات الصحية. بادئ ذي بدء، دعونا نبدأ بفهم البهاق وكل ما يتعلق به.
أسباب البهاق
يُعرّف البهاق بأنه فقدان تدريجي لصبغة الميلانين في الجلد، مما يؤدي إلى ظهور بقعٍ فاتحة اللون أو بيضاء في مناطق متفرقة من الجسم. يعود سبب هذا الانخفاض في إنتاج الميلانين إلى عدة عوامل متداخلة بيولوجيًا وجينيًا. يُعتقد أن الخلايا الصباغية (الميلانوسيتات) تتعرض للتلف أو الهجوم المناعي الذي يعيق قدرتها على إنتاج الميلانين بشكلٍ طبيعي.
تتراوح أسباب البهاق من اضطرابات جهاز المناعة الذاتية التي تهاجم خلايا الجلد إلى عوامل وراثية تزيد من خطر الإصابة. كما تلعب بعض العوامل البيئية دورًا في استفحال الحالة لدى الأشخاص المعرضين لها. فهم هذه الأسباب يساعد المرضى والأطباء على اختيار الاستراتيجيات العلاجية المناسبة للتخفيف من انتشار البهاق واستعادة تناسق لون البشرة بقدر الإمكان.
عوامل التسبب الرئيسية
تتعدد العوامل التي تساهم في إصابة الإنسان بمرض البهاق، وتختلف من شخص لآخر تبعًا للجوانب الوراثية والبيئية. سنتناول في هذا القسم نظرة عامة على أبرز هذه العوامل.
سيساعد ذلك في توضيح كيفية تفاعل العوامل المختلفة لحدوث البهاق وما ينبغي الانتباه إليه لتقليل المخاطر أو المساعدة في التشخيص المبكر.
العوامل الموروثة
تلعب الوراثة دورًا مهمًا في الإصابة بمرض البهاق، إذ تشير الدراسات إلى وجود استعداد جيني يؤثر في استقرار نشاط الخلايا الصباغية. عندما تكون هناك طفرة في الجينات المسؤولة عن إنتاج الميلانين أو تنظيمه، يزداد احتمال تعرّض الشخص للبهاق مقارنة بمن لا يملك تلك الطفرات.
كما لوحظ أن وجود أحد الأقارب من الدرجة الأولى مصابًا بالبهاق يزيد من خطر الإصابة عند أفراد الأسرة الآخرين. تركز الأبحاث حالياً على تحديد الجينات المحددة التي تتسبب في زعزعة وظيفة الميلانوسيتات، وذلك بهدف تطوير علاجات وراثية مستقبلية قد تقلل من نسبة الإصابة أو تمنع تقدم المرض بشكل نهائي.
العوامل البيئية
لا يقتصر ظهور البهاق على العوامل الوراثية فحسب، بل تلعب البيئة المحيطة دورًا كبيرًا في تحفيز المرض أو تفاقمه. من أبرز هذه العوامل التعرض لنوبات شديدة من الضغط النفسي، والحروق الناتجة عن الشمس، وبعض المواد الكيميائية المسببة للتهاب الجلد.
إضافة إلى ذلك، يمكن للعوامل المناخية مثل التغيرات الحرارية المفاجئة أو التعرض للأشعة فوق البنفسجية بشكل مفرط أن تؤثر على توازن الخلايا الصباغية. لذا، يُنصح باتباع تدابير وقائية مناسبة للأشخاص المعرضين للإصابة بالبهاق، مثل استخدام واقي الشمس وارتداء ملابس واقية عند الأنشطة الخارجية.
أعراض البهاق
تكمن طبيعة أعراض البهاق في ملاحظة تغيّر لون الجلد، وغالبًا ما تكون البداية على هيئة بقع صغيرة ثم تتوسع تدريجيًا. تظهر هذه الأعراض بشكل متقطع وتختلف سرعتها من شخصٍ لآخر.
في بعض الحالات، يمكن ملاحظة أعراض أخرى إلى جانب التغيرات الجلدية، مما يستدعي استشارة طبيب الأمراض الجلدية لتقييم الحالة ووصف العلاج المناسب.
تغيرات في لون الجلد
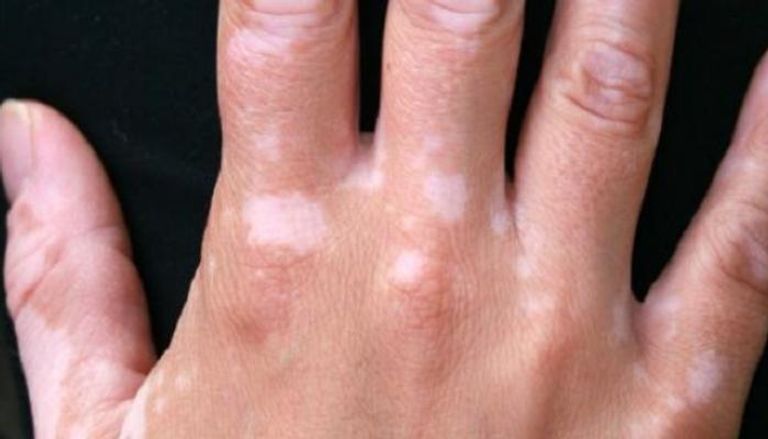
يبدأ البهاق عادةً بظهور بقع فاتحة اللون في مناطق محددة مثل الوجه واليدين والكاحلين، ولكن يمكن أن يحدث في أي جزء من الجسم. تتفاوت درجة تفتيح اللون حسب تقدم الحالة ومستوى انخفاض إنتاج الميلانين في الخلايا الصباغية.
مع مرور الوقت، قد تكبر هذه البقع وتندمج معًا لتشكل مساحات واسعة من الجلد فاقدة اللون. ينصح بالمتابعة الدورية لتقييم التغيرات وتحديد مدى سرعة انتشار البقع، لأن التدخل المبكر قد يساعد في احتواء الحالة وتقليل انتشارها.
ظهور بقع بيضاء
البقع البيضاء الناتجة عن البهاق تختلف في شكلها وحجمها من شخصٍ لآخر، وقد تكون محدودة أو منتشرة. في حالات معينة، قد تظهر بقع صغيرة للغاية يصعب ملاحظتها في المراحل المبكرة ثم تتكاثر تدريجيًا.
يجب الانتباه إلى اختلاف لون البقع عن بقية الجلد بدقة، وقد يساعد التصوير الفلوري أو تحليل الجلد بالمجهر الطبي في تشخيص البهاق وتمييزه عن حالات أخرى تشبهه مثل نقص صبغةٍ موضعي أو التهاب جلدي وراثي.
تقشر الجلد
رغم أن التقشر ليس من الأعراض الأساسية للبهاق، إلا أنه قد يظهر في الحالات التي تتعرض فيها البقع البيضاء للالتهاب أو للجفاف الشديد. ينتج ذلك من تضرر حاجز الجلد الطبيعي عند المناطق المصابة.
يظهر التقشر عادةً كقشرة رقيقة ومنتفخة حول حواف البقع البيضاء، مما يزيد الشعور بالحكة والجفاف. يمكن استخدام المرطبات والعلاجات الموضعية لتهدئة المنطقة ومنع تفاقم التقشر وتحسين ملمس البشرة بشكل عام.
علاج البهاق
يتنوع علاج البهاق بين أساليب تقليدية وأخرى حديثة تعتمد على التكنولوجيا والبحوث المتطورة. يهدف العلاج بشكل أساسي إلى استعادة لون الجلد أو إبطاء انتشار البقع البيضاء.
يختار الأطباء أفضل الخيارات بناءً على مدى انتشار الحالة ونوع البشرة والعمر، مع مراعاة الأعراض المصاحبة ومدى تأثيرها على جودة الحياة.
العلاجات التقليدية
تركز العلاجات التقليدية للبهاق على استخدام الكريمات الموضعية والمراهم التي تحتوي على الكورتيكوستيرويدات أو مثبطات المناعة المحلية. تعمل هذه الأدوية على خفض الاستجابة المناعية الموجهة ضد الخلايا الصباغية، مما يساعد على استعادة قدرتها على إنتاج الميلانين.
كما يُستخدم أحيانًا العلاج الضوئي المعروف باسم العلاج الضوئي بالأشعة فوق البنفسجية من النوع B منخفض الشدة (NB-UVB)، حيث يُعطى المريض جلسات منتظمة تحت إشراف طبي. وقد لوحظ تحسن في لون الجلد لدى نسبة معتبرة من المرضى بعد عدة أسابيع أو أشهر من العلاج.
رغم فعالية هذه الطرق، إلا أنها تتطلب صبرا والتزامًا بالخطة العلاجية، بالإضافة إلى متابعة طبية دورية لمراقبة أي آثار جانبية مثل ترقق الجلد أو ظهور بقع داكنة في مناطق أخرى.
العلاج بالليزر
يعد الليزر من الأساليب الدقيقة نسبياً في معالجة البهاق، خاصة تقنية ليزر الإرجون أو ليزر الصبغة النبضي (PDL). يستهدف الليزر الخلايا الصباغية الباقية ويحفزها على إنتاج الميلانين من جديد.
تجرى جلسات الليزر تحت إشراف طبي في عيادات متخصصة، وقد يحتاج المريض إلى عدة جلسات متباعدة على مدى أشهر. تُعد هذه الطريقة آمنة نسبيًا إذا تم الالتزام بالبروتوكول الطبي، ولكنها قد تتسبب في بعض الاحمرار أو التورم المؤقت في موقع العلاج.
يفضل اختيار مراكز طبية ذات خبرة عالية لضمان تحقيق نتائج ملموسة وتقليل احتمالية حدوث آثار جانبية مثل تغيرات في حساسية الجلد أو التصبغات الزائدة.
العلاج بالتصبغ
في الحالات المتقدمة التي تغطي فيها البقع البيضاء نسبة كبيرة من سطح الجلد، يوصي الأطباء أحياناً بالعلاج بالتصبغ العكسي. يهدف هذا النهج إلى توحيد لون البشرة عن طريق إزالة صبغة الميلانين من المناطق غير المصابة.
يُستخدم صبغات كيميائية خاصة تحت إشراف طبي، وتتم عملية التصبغ عادة ببطء ومراقبة دقيقة لتجنب الإصابة بالحساسية أو التهيج الشديد. بعد اكتمال جلسات التصبغ، قد يحتاج المريض إلى استخدام واقي شمسي ومُرطبات مناسبة للحفاظ على لون البشرة الجديد وتفادي ظهور بقع داكنة أو متغايرة.
العلاجات الطبيعية
يلجأ بعض الأشخاص إلى العلاجات الطبيعية كإضافة للعلاجات الطبية التقليدية. رغم أن فعاليتها لا تعادل العلاجات الدوائية أو التجميلية، فإنها تساعد في دعم الحالة العامة للجلد.
سنتناول في الفقرات التالية أبرز الخيارات الطبيعية التي يمكن اعتمادها بحذر وتحت استشارة طبيب مختص.
التغذية السليمة
تشكل التغذية السليمة دعامة أساسية لدعم وظيفة الخلايا الصباغية والمناعة. ينصح بزيادة تناول الأطعمة الغنية بمضادات الأكسدة مثل الفواكه الحمضية والتوت والخضروات الورقية الداكنة، إضافة إلى المصادر الغنية بالفيتامينات (A، C، E) والمعادن مثل النحاس والسيلينيوم.
تلعب الأحماض الدهنية الأساسية الموجودة في السمك والبذور والمكسرات دورًا في تقليل الالتهابات وتحسين مرونة الجلد. كما يساعد امتلاك نمط غذائي متوازن في الحفاظ على وزن صحي والحد من التوتر البدني الذي قد يؤثر سلبًا على أعراض البهاق.
يفضل استشارة أخصائي تغذية لوضع خطة غذائية شخصية تتناسب مع حالة كل مريض واحتياجاته الخاصة.
التخفيف من التوتر
لقد أظهرت الأبحاث ارتباطًا وثيقًا بين مستويات التوتر وزيادة أعراض البهاق. يمكن للتوتر النفسي أن يحفز استجابات مناعية تزيد من تدمير الخلايا الصباغية. لذلك، يعد إدارة التوتر جزءًا هامًا من خطة العلاج المتكاملة.
تشمل استراتيجيات التخفيف من التوتر تمارين التنفس العميق، اليوغا، التأمل، والأنشطة الاسترخائية مثل المشي في الطبيعة أو الاستماع إلى الموسيقى الهادئة. وحتى الدعم النفسي من خلال مجموعات الدعم أو الاستشارة النفسية قد يساهم في تحسين جودة الحياة وتقليل تفاقم البهاق.
العلاجات الحديثة
شهدت السنوات الأخيرة تطورًا ملحوظًا في تقنيات علاج البهاق، حيث ظهرت أساليب مبتكرة تعتمد على الأبحاث الجزيئية وتكنولوجيا الخلايا الجذعية. تهدف هذه العلاجات إلى تقديم حلول أشمل وأكثر استدامة.
سنتعرف فيما يلي على أبرز هذه التقنيات الحديثة وإمكاناتها المستقبلية.
علاجات الأشعة فوق البنفسجية
تستخدم تقنية NB-UVB (الأشعة فوق البنفسجية منخفضة الشدة) بشكل مكثف في علاج البهاق، وقد أظهرت نتائج إيجابية في إعادة تصبغ الجلد. يتم تعريض المريض لأشعة ضوء متحكم بها تحت إشراف طبي، مما يساعد على تحفيز الميلانوسيتات وزيادة إنتاج الميلانين.
تتطلب هذه الجلسات انتظامًا ومعايير محددة لكل مريض، تشمل جرعة وإيجال الجلسات وعددها. عادةً ما تستمر فترة العلاج عدة أشهر ويلاحظ التحسن التدريجي في لون البشرة. من أهم مميزات هذا الأسلوب قلة الآثار الجانبية عند اتباع الإرشادات الطبية بدقة.
العلاج بالخلايا الجذعية
تُعد أبحاث الخلايا الجذعية من أكثر الميادين الواعدة في علاج البهاق على المدى الطويل. يمكن استخلاص خلايا جذعية متنوعة من نخاع العظم أو الأنسجة الدهنية للمريض نفسه، ثم حقنها في المناطق المصابة لتعزيز تجديد الخلايا الصباغية.
بدأت بعض الدراسات السريرية في إثبات قدرة هذه الطريقة على إعادة تكوين الميلانوسيتات وتحسين توحيد لون البشرة. رغم أن النتائج الأولية مشجعة، إلا أن التقنية لا تزال في طور التطوير والحاجة قائمة لإجراء المزيد من الأبحاث للتأكد من أمانها واستمراريتها قبل تعميمها كعلاج روتيني.
خاتمة
يمثّل البهاق تحديًا طبيًا ونفسيًا لكثير من المصابين، لكن التقدم العلمي ساعد في توفير خيارات علاجية متنوعة تتناسب مع حالة كل فرد. من العلاجات التقليدية إلى التقنيات الحديثة كالليزر والخلايا الجذعية، بات بإمكان المرضى اختيار الأنسب حسب شدة الأعراض ومدى انتشار البقع البيضاء.
من المهم دائماً استشارة طبيب مختص واتباع خطة علاجية شاملة تشمل الوقاية والتغذية وإدارة التوتر. مع التفاؤل والالتزام، يمكن تحسين جودة الحياة والتقليل من تأثير البهاق على المظهر النفسي والاجتماعي للفرد.